
12.11.2024
Inmunología: la lactancia materna confiere factores inmunoprotectores al bebé y lo ayuda a desarrollar su propio sistema inmunológico.
La lactancia materna es hoy en día más importante que nunca, tanto por ser la alimentación óptima para el niño, por un lado, y por otro lado, debido a su importante rol para el sistema inmunológico humano para la salud de toda la vida.
IBFAN documento: Lactancia materna y el sistema inmunológico
Nuevo documento con 25 referencias científicas publicado por el IBFAN (Carol Bartle et al).
El sistema inmunitario del recién nacido
El sistema inmunitario del niño es inmaduro al nacer. La lactancia materna no sólo protege al niño mediante la transferencia de inmunoglobulinas y otros factores inmunocompetentes, sino que también ayuda al bebé a fortalecer y madurar su sistema inmunitario.
Como escribió el investigador Lars A. Hanson: «La lactancia protege y nutre al bebé. Los principales componentes de la leche humana no sólo están destinados a la nutrición, sino también a la defensa del huésped (véase Inmunobiología de la leche humana – Cómo protege a los bebés la lactancia materna, 2004).
Los conocimientos y la investigación sobre el papel dinámico, protector y fisiológico-inmunológico de la leche materna revelan su importante función y su impacto duradero en la salud del niño amamantado, la salud del futuro adulto.

Microbiota
La microbiota es la gran variedad de microorganismos que viven en un entorno determinado: así, la «microbiota humana» incluye todas las bacterias, virus, hongos y otros organismos unicelulares que viven en el cuerpo humano. Cada cuerpo humano alberga entre 10 y 100 billones de microorganismos de más de 1.000 especies diferentes. Estos organismos viven en muchos lugares diferentes del cuerpo humano, como la piel, el intestino, la boca, los pulmones y, entre otros, en la leche materna.
La lactancia materna construye y nutre la microbiota del niño, la leche materna actúa sobre la flora intestinal y las mucosas, dos importantes filtros protectores frente a los agentes patógenos y los virus. Como escribió el investigador Lars A Hanson ya en 2004: la lactancia materna protege al bebé, y además, lo nutre: “Los principales componentes de la leche humana no están principalmente para nutrir, sino para defender al bebé”. (en Inmunobiology of Human Milk: How Breastfeeding protects babies, 2004).
Microbiota y sistema inmunitario
Ames et al. describen el amplio impacto de la lactancia materna en la microbiota y el desarrollo del sistema inmunitario. El sistema inmunitario es inmaduro al nacer. Pueden detectarse linfocitos B y C activos en los niños a partir de las 12 semanas, pero es mucho más probable que induzcan tolerancia a los antígenos que que participen en la lucha contra los patógenos. Además, la barrera intestinal es algo permeable al menos durante los primeros 6 meses, lo que permite la translocación de macromoléculas como las inmunoglobulinas (Ig). La microbiota intestinal se establece durante las primeras semanas y tendrá un gran impacto en el desarrollo del sistema inmunitario, incluida la adquisición de tolerancia oral y el establecimiento de defensas frente a patógenos. Conocer bien todos los factores que modulan estos fenómenos, en particular los alimentarios, es esencial para optimizarlos en todos los lactantes. Los autores ofrecen una visión general del tema: células inmunitarias, enzimas y proteínas bioactivas, inmunoglobulinas, oligosacáridos, miARN, etc. Sobre todo, señalan que: «Las leches industriales no contienen casi ninguno de los componentes inmunomoduladores de la leche humana, y no proporcionan un aporte nutricional dinámico y personalizado». https://pubmed.ncbi.nlm.nih.gov/37055920/
Microbioma nasal y intestinal
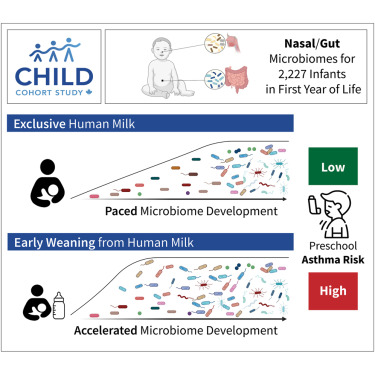
La lactancia materna y la colonización microbiana durante la infancia se producen dentro de una ventana temporal crítica para el desarrollo, y se cree que ambas influyen en el riesgo de enfermedades respiratorias. Sin embargo, no se conocen bien los mecanismos subyacentes a los efectos protectores de la lactancia materna y la regulación de la colonización microbiana. En el presente estudio se han analizado los microbiomas nasales e intestinales, las características de la lactancia materna y la composición de la leche materna de 2.227 niños del estudio de cohortes CHILD. Identificamos sólidos patrones de colonización que, junto con los componentes de la leche, predicen el asma preescolar y median en los efectos protectores de la lactancia materna. Descubrimos que el cese precoz de la lactancia materna (antes de los 3 meses) conduce a la adquisición prematura de especies y funciones microbianas, entre ellas Ruminococcus gnavus y la biosíntesis de triptófano, que anteriormente se relacionaron con la modulación inmunitaria y el asma. Por el contrario, una lactancia exclusiva más prolongada favorece un desarrollo microbiano acelerado, protegiendo contra el asma. Estos resultados subrayan la importancia de la lactancia materna prolongada para la salud respiratoria y ponen de relieve posibles objetivos microbianos para la intervención. Shenhav et al. 2024 https://www.cell.com/cell/fulltext/S0092-8674(24)00782-7
Timo
Durante los 2 primeros años, el timo del niño amamantado tiene un tamaño excepcional, es el “órgano” que produce los linfocitos T o linfocitos “asesinos” de las células infectadas y que por tanto juega un papel importante en la lucha contra los ataques inmunitarios. En el niño no amamantado, el tamaño del timo es solo la mitad.
HAMLET
El complejo proteína-lípido HAMLET (Human alpha-lactalbumin made lethal to tumor cells) tiene un amplio espectro de actividad contra las células cancerosas de diferente origen. (Ho et al. 2017 https://www.sciencedirect.com/science/article/abs/pii/S0006291X1631779X)
Propiedades antivirales
El gesto de amamantar significa algo más que la transferencia nutritiva de leche humana. Se trata de un proceso biológico dinámico que requiere un estrecho contacto entre la madre y el bebé para que la madre produzca factores de protección a través de su tejido mamario en respuesta a su entorno y a su propia exposición a agentes infecciosos.
Factores inmunoprotectores
La siguiente lista muestra los factores inmunoprotectores que se transmiten al lactante a través de la lactancia materna.
- alfa-lactoalbúmina (variante)
- alfa-lactoglobulina
- alfa2-macroglobulina (similar)
- ß-defensina-1
- Bifidobacterium bifidum
- Carbohidrato
- Caseína
- CCL28 (CC-quimiocina)
- Sulfato de condroitina (-similar)
- Complemento C1-C9
- Folato
- Componente secretor libre
- Oligosacáridos fucosilados
- Gangliósidos GM1-3, GD1a, GT1b, GQ1b
- Glicolípido Gb3, Gb
- Glicopéptidos
- Glicoproteínas (manosiladas)
- Glicoproteínas (similares a receptores)
- Glicoproteínas (que contienen ácido siálico o galactosa terminal)
- Inhibidores de la hemaglutinina
- Heparina
- IgA y IgA secretora
- IgG
- IgM
- IgD
- Kappa-caseína
- Lactadherina (glucoproteína asociada a mucina)
- Lactoferrina
- Lactoperoxidasa Antígenos de Lewis
- Lípidos
- Lisozima
- Células de leche (macrófagos, neutrófilos, linfocitos B y T)
- Mucina (muc-1; membrana de globulina de grasa láctea)
- Macromoléculas no inmunoglobulínicas (grasa láctea, proteínas)
- Oligosacáridos (aprox. 200 oligosacáridos humanos conocidos hasta la fecha)
- Fosfatidiletanolamina
- (Tri a penta) beta-caseína fosforilada
- Prostaglandinas E1, E2, F2 alfa
- RANTES (CC-chemokine)
- Ribonucleasa
- Inhibidor de la proteasa leucocitaria secretora (proteasa antileucocitaria; SLPI)
- Glicoproteínas de ácido siálico
- Oligosacáridos sialilados
- sialillactosa
- Sialiloligosacáridos en sIgA (Fc)
- Receptor de reconocimiento de patrón bacteriano soluble CD14
- Molécula de adhesión intracelular soluble 1 (ICAM-1)
- Molécula de adhesión de células vasculares soluble 1 (VCAM-1)
- Sulfatido (sulfogalactosilceramida)
- Inhibidor de tripsina
- vitamina a
- vitamina B12
- Xantina oxidasa (con hipoxantina añadida)
- Zinc
Covid-19, la lactancia materna y el sistema inmunológico
Consulte nuestra página dedicada a la Lactancia Materna y Covid-19
Composición de la leche materna
Comparación de leche materna y leche artificial (descargar)
La lista de factores inmunocompetentes transmitidos de la madre al hijo a través del gesto de amamantar es en sí misma considerable pero sólo revela parte del funcionamiento de la lactancia materna: no se trata de un conjunto estático de ingredientes, sino de un líquido biológico resultante de una producción continua y dinámica durante la lactancia y del contacto piel con piel madre-hijo.
En otras palabras, la adaptación finamente matizada de la leche materna es el resultado de un diálogo continuo entre el entorno microbiano de la madre y el de su hijo. Así, además de los muchos factores inmunológicos no específicos transmitidos, la madre proporciona agentes antiinfecciosos y factores inmunológicos dirigidos a su hijo.
Cambios en la leche humana durante la lactancia prolongada
Los resultados de un estudio de Sinkiewicz-Darol E et al (2021) sugieren un papel adaptativo de la leche humana a las necesidades nutricionales de los recién nacidos y los niños mayores. Esto puede apoyar la promoción de la lactancia materna a largo plazo, incluida la lactancia conjunta. Lactancia en tándem: Un análisis descriptivo del valor nutricional de la leche cuando se alimenta a un niño pequeño y a uno mayor https://pubmed.ncbi.nlm.nih.gov/33478010/
La leche humana después del 2º año de lactancia contiene concentraciones significativamente mayores de proteínas, SIgA e IgG. La elevada concentración de inmunoglobulinas y proteínas durante la lactancia prolongada es un argumento adicional para apoyar la lactancia materna incluso después de introducir alimentos sólidos y debería ser uno de los objetivos primordiales en la protección de la salud infantil.Por lo tanto, es importante tener en cuenta a la hora de hacer recomendaciones que ni siquiera el número de tomas al día sino la lactancia materna, en general, debe continuarse durante el mayor tiempo posible que la madre y el bebé deseen como complemento y apoyo al sistema inmunitario en maduración del bebé. Czosnykowska-Łukacka MO et al.(2020) https://doi.org/10.3389/fped.2020.00428
Lactoferrina en la leche materna. La concentración de Lf en la leche humana está relacionada con la etapa de lactancia; el calostro contiene más de 5 g/L, que luego disminuye significativamente a 2-3 g/L en la leche madura. La leche de las madres que amamantan durante más de un año tiene un valor estándar y contiene macronutrientes en una composición similar a la de la leche humana en etapas posteriores. El objetivo de este estudio era evaluar la concentración de lactoferrina en la lactancia prolongada desde el primer hasta el 48º mes posparto. El valor medio de la concentración de lactoferrina fue el más bajo en el grupo de 1-12 meses de lactancia (3,39 ± 1,43 g/L), aumentando significativamente en el grupo de 13-18 meses (5,55 ± 4,00 g/L; p < 0,006), y manteniéndose a un nivel comparable en los grupos de 19-24 meses y más de 24 meses (5,02 ± 2,97 y 4,90 ± 3,18 g/L, respectivamente). Czosnykowska-Łukacka MO et al.(2019) https://pubmed.ncbi.nlm.nih.gov/31581741/
El contenido proteínico de la leche humana está negativamente asociado al volumen de producción de leche, por lo que la disminución del volumen de leche predice un aumento del contenido proteínico. Aunque el contenido nutricional de la leche humana es variable, por término medio la concentración de proteínas de la leche durante las últimas fases de la lactancia es sensible a la disminución de la producción de leche. Estudios que se remontan a varias décadas han demostrado un aumento en la proporción de inmunoglobulinas, lactoferrina y albúmina sérica durante el destete o la lactancia prolongada. Verd S et al. (2018) https://www.mdpi.com/2072-6643/10/8/1124
El objetivo de otro estudio fue describir los cambios longitudinales en las concentraciones de macronutrientes de la leche humana durante la lactancia prolongada de madres sanas del 1er al 48º mes. En cuanto al contenido de macronutrientes de la leche de las madres que amamantaron durante más de 18 meses, la grasa y la proteína aumentaron y los carbohidratos disminuyeron significativamente, en comparación con la leche extraída por las mujeres que amamantaron hasta los 12 meses. Además, la concentración de grasas, proteínas e hidratos de carbono en la MH de más de 2 años de lactancia, desde el mes 24 hasta el 48, se mantuvo en un nivel estable. Czosnykowska-Łukacka MO et al.(2018) https://pubmed.ncbi.nlm.nih.gov/30513944/
Diferencia entre lactancia materna y “transferencia de leche materna”
Por lo tanto, hay una diferencia entre
- La lactancia materna con contacto piel a piel, una interacción entre madre y bebé y la transferencia por la lactancia de anticuerpos de la madre y de agentes anti-infecciosos, y
- La alimentación con leche materna extraída a través de una máquina y luego almacenada de una forma u otra (refrigerada, congelada, pasteurizada, liofilizada).
Dicho esto, la leche materna, en cualquier forma que esté (exprimida cruda, extraída pasteurizada, leche de donante individual o mezcla de leche materna, etc.), siempre será superior a la leche artificial (o producto infantil) que corre el riesgo de contaminarse desde la producción (ver aquí ) y/o por la preparación de biberones (siga las Directivas de la OMS para la preparación, el almacenamiento y la manipulación)
Lactancia materna e informaciones epigenéticas
Consulte la página dedicada aquí
Riesgos de la alimentación artificial
Los riesgos consisten esencialmente en privar al niño de los numerosos beneficios que aporta la leche materna. Para más información sobre los beneficios de la lactancia materna, véase The Lancet Breastfeeding Series 2016. En cuanto a la regulación de la salud a corto y largo plazo, ten en cuenta que «las leches industriales no contienen casi ninguno de los componentes inmunomoduladores de la leche humana, y no proporcionan un aporte nutricional dinámico y personalizado.» Véase más arriba, Ames SR et al. 2023 https://pubmed.ncbi.nlm.nih.gov/37055920/
Estos riesgos se conocen desde hace mucho tiempo. El siguiente documento del Dr. Jack Newman enumera las investigaciones sobre el impacto negativo de la alimentación artificial a partir de 1998.
